¿Qué gotas se usan en el tratamiento del Glaucoma?
Existen varios tratamientos para el glaucoma: colirios (gotas), láser, y cirugía que tienen como objetivo proteger el nervio óptico reduciendo la presión intraocular; por lo tanto, permiten limitar la progresión de la enfermedad o incluso, detenerla. Sin embargo, si existiera una pérdida de agudeza visual o de campo visual en el momento del diagnóstico, dicho cambio casi siempre sería irreversible.
El tratamiento más común para el glaucoma son las gotas para los ojos recetadas por su oftalmólogo (a). Estas gotas reducen la presión en el ojo y previenen el daño al nervio óptico. Estas gotas para los ojos no curan el glaucoma, ni revierten la pérdida de visión, pero pueden evitar que empeore.
Si su oftalmólogo (a) le ha recetado gotas para los ojos para el tratamiento del glaucoma, debe usarlas todos los días y dependiendo del tipo de medicamento, es posible que deba usarlo una, dos o hasta 4 veces al día. Aunque en ocasiones puede haber flexibilidad para el horario de aplicación, siempre debe haber por lo menos 10 minutos entre gota y gota, y tan pronto se pueda deberá regresar al horario habitual de aplicación.
Los objetivos del tratamiento del glaucoma
Actualmente, no existe un tratamiento que pueda curar el glaucoma. En este contexto, la ayuda que da el tratamiento, debiendo considerarse los siguientes puntos:
- Estabilizar la enfermedad bajando la presión intraocular a un valor objetivo (conocida como presión meta), fijado por su especialista en glaucoma, según la etapa de la enfermedad, dado que la presión intraocular (PIO) es el único factor accesible al tratamiento
- Preservar tanto la calidad visual, como la calidad de vida de las personas, así como su bienestar
- Mejorar la calidad de vida si la visión se encuentra deteriorada
- Dar seguimiento de por vida
El tratamiento lo define el oftalmólogo (a), un(a) médico especialista en el ojo o el glaucomatólogo (un (a) especialista en glaucoma). Tiene tres estrategias terapéuticas comunes: 1) Usar medicamentos, 2) Aplicar energía láser en tejidos oculares, 3) Realizar cirugía incisional (microcirugía o cirugía mínimamente invasiva).
En cuanto a la terapia médica tópica (colirios que se aplican sobre la superficie ocular) es el método más utilizado para disminuir la PIO.
- En farmacias, se encuentran disponibles un gran número de gotas para los ojos para reducirla, ya sea a través de la disminución de la producción del humor acuoso o al aumentar el flujo de salida de éste. Dentro de dichos medicamentos están los análogos de prostaglandinas como alternativas de tratamiento de primera línea.
¿Qué tipos de gotas para los ojos pueden ayudar contra el glaucoma?
Hay muchos medicamentos disponibles para tratar el glaucoma. Antes de comenzar a tomar medicamentos para el glaucoma, informe a su médico sobre otros medicamentos, suplementos o vitaminas que esté tomando. Las gotas para el tratamiento del glaucoma podrían contrarrestar o potencializar el efecto de esos medicamentos.
Algunos tipos de gotas para los ojos funcionan ayudando a drenar el líquido del ojo, lo que reduce la presión ocular. Algunos ejemplos incluyen:
- Prostaglandinas, como latanoprost (Xalatan), travoprost (Travatan), tafluprost (Zioptan) y bimatoprost (Lumigan)
- Inhibidor de la rho quinasa, como netarsudil (Rhopressa)
- Óxidos nítricos, como latanoprostene bunod (Vyzulta)
- Agentes mióticos o colinérgicos, como pilocarpina (Pil 2%)
¿En qué consiste el tratamiento farmacológico de primera línea?
Este consiste en la instilación (poner gota a gota) de uno o más colirios en los ojos, una vez hecho el diagnóstico de glaucoma.
Se pueden usar varias clases de medicamentos solos y posiblemente combinados entre sí :
- Prostaglandinas
- Betabloqueadores
- Inhibidores de la anhidrasa carbónica, etc.
Estas gotas, como ya lo mencionamos, reducen la presión intraocular al disminuir la secreción de humor acuoso. Deben aplicarse regularmente, de por vida y sin interrupción.
El primer tratamiento con gotas para los ojos.
Con frecuencia el tratamiento de inicio para el glaucoma es con un solo principio activo a base de prostaglandinas y por este motivo es considerado como tratamiento de primera línea (ejemplos : latanoprost, travoprost, bimatoprost) a razón de una sola gota por la noche.
La tolerancia general de los análogos de las prostaglandinas es excelente, pero estas gotas para los ojos pueden causar irritación ocular. Después de unos meses de tratamiento, pueden provocar un cambio en el color del iris(que parece más oscuro) y acelerar el crecimiento de las pestañas.
Los colirios que contienen betabloqueadores también se pueden prescribir como tratamiento de primera línea a menos que estén contraindicados ( timolol, por ejemplo). Se prescriben en la cantidad de una gota por la mañana y por la noche.
En caso de contraindicación a los betabloqueadores o intolerancia a las prostaglandinas se pueden prescribir otros colirios como tratamiento de primera línea.
¿En qué consiste el tratamiento farmacológico de segunda línea?
Es posible que el médico necesite recetar varias gotas para los ojos en caso de que un solo ingrediente activo no tenga suficiente eficacia.
En el caso de que se combinen varios colirios para el tratamiento, se debe tener cuidado de no poner dos colirios diferentes en el ojo al mismo tiempo. Generalmente se recomienda un tiempo de espera de 15 minutos. Consulte el instructivo de cada medicamento donde se proporciona la información precisa. Por eso, el médico favorece el uso de combinaciones fijas (un solo colirio con dos principios activos) y además para favorecer la adherencia o apego al tratamiento.
¿Cuáles son los colirios para el tratamiento del Glaucoma que me puede recetar mi médico?
ALPHAGAN: Contiene Brimonidina
El principio activo de ALPHAGAN es tartrato de brimonidina. Pertenece a un grupo de medicamentos llamados agonistas de los receptores adrenérgicos alfa-2 que actúan reduciendo la presión dentro del ojo.
Puede usarse solo cuando los colirios betabloqueantes están contraindicados, o en combinación con otro colirio cuando éste no ha reducido lo suficiente la presión dentro del ojo en el tratamiento del glaucoma de ángulo abierto o la hipertensión ocular.
AGGLAD: Contiene Brimonidina
Reduce la PIO elevada en pacientes con glaucoma de ángulo abierto o hipertensión ocular. En monoterapia, se usa en pacientes en los que el tratamiento. con ß-bloqueantes tópicos esté contraindicado.
AILICEC: Contiene dorzolamida + timolol
Se usa para tratar las afecciones a los ojos, incluyendo glaucoma e hipertensión ocular, en la que un aumento de la presión puede llevar a la pérdida gradual de la visión. Este medicamento se usa en aquellos pacientes cuya condición no ha respondido a otro tipo de medicamentos.
La combinación de dorzolamida y timolol disminuye la presión en el ojo al reducir la producción de líquidos naturales en el ojo.
AZARGA: Timolol + Brinzolamida
Reducen la presión intraocular (PIO) en pacientes adultos con glaucoma de ángulo abierto o intraocular, para la cual la reducción de la PIO en monoterapia es insuficiente.
COMBIGAN: Contiene Brimonidina + timolol
Reducen la presión alta en el ojo. La brimonidina pertenece al grupo de medicamentos llamados agonistas de los receptores alfa2-adrenérgicos. El timolol pertenece al grupo de medicamentos denominados betabloquedores.
Se prescribe para disminuir la presión intraocular cuando el efecto que producen los colirios que contienen solo un bloqueador beta no es suficiente.
Su ojo contiene un líquido claro y acuoso que nutre el interior del ojo. Este líquido sale constantemente del ojo y se produce nuevo líquido para reemplazarlo. Si el líquido no se puede evacuar lo suficientemente rápido, la presión en el ojo aumenta, lo que puede dañar la vista. COMBIGAN actúa reduciendo la producción de fluidos y también aumentando la cantidad de fluido expulsado. Esto disminuye la presión dentro del ojo.
CONVISS: Contiene Travoprost
Reduce la presión intraocular aumentando el drenaje del humor acuoso a través de las vías trabecular y úveo-escleral.
Reducción de presión intraocular elevada en pacientes adultos con hipertensión ocular o glaucoma de ángulo abierto.
Reducción de la presión intraocular elevada en pacientes pediátricos de 2 meses a menores de 18 años con hipertensión ocular o glaucoma pediátrico.
COSOPT: Contiene: Dorzolamida + Timolol
La Dorzolamida pertenece a una familia de medicamentos denominados ‘inhibidores de la anhidrasa carbónica’.
El Timolol pertenece a una familia de medicamentos denominados ‘betabloqueadores’.
Estos medicamentos reducen la presión ocular a través de diferentes mecanismos de acción.
El COSOPT se prescribe para reducir la presión intraocular alta en pacientes con glaucoma cuando los colirios betabloqueadores administrados solos son insuficientes.
ELIPTIC OFTENO PF: Contiene Timolol + Dorzolamida
Para el tratamiento de la PIO en pacientes con glaucoma de ángulo abierto, o glaucoma pseudoexfoliativo cuando la monoterapia con un betabloqueador tópico no sea suficiente.
Esta combinación doble, de dorzolamia+ timolol, cuenta con la eficacia comprobada de Eliptic Ofteno®, pero ahora sin conservadores. Al ser libre de conservadores es la mejor opción en pacientes también diagnosticados con ojo seco.
EXALO: Contiene Latanoprost
Reduce la PIO elevada en pacientes con glaucoma de ángulo abierto e hipertensión ocular en adultos (incluidos pacientes de edad avanzada).
Reduce de PIO elevada en pacientes pediátricos con PIO elevada y glaucoma pediátrico.
GAAP PF: Contiene Latanoprost
Es un agonista selectivo del receptor prostanoide FP y reduce la PIO aumentando el drenaje del humor acuoso.
El GAAP Ofteno® PF es una buena opción gracias a su dosificación de cada 24 horas, versus otros medicamentos hipotensores que requieren una aplicación más frecuente.
GAAP Ofteno® PF, latanoprost al 0.005%, es libre de conservadores.
IMOT: Contiene Timolol oftálmico
Ayuda a reducir presión intraocular elevada en:
– Hipertensión ocular,
– Glaucoma de ángulo abierto crónico (incluidos pacientes afáquicos),
– Glaucoma secundario.
KYTRANTEK:Contiene Timolol + Brimonidina + Dorzolamida
Indicaciones terapéuticas para la disminución a largo plazo de la presión intraocular de pacientes con glaucoma de ángulo abierto o con hipertensión ocular.
LUMIGAN: Contiene Bimatoprost
Reduce la presión intraocular elevada en pacientes adultos con glaucoma crónico de ángulo abierto o hipertensión intraocular (como monoterapia o en combinación con bloqueadores beta).
TRAVATAN: Contiene Travoprost
Reduce la presión intraocular elevada en pacientes adultos con hipertensión intraocular o con glaucoma de ángulo abierto.
Reduce la presión intraocular elevada en pacientes pediátricos de 2 meses a 18 años
con hipertensión intraocular o glaucoma pediátrico.

¿Cuáles son los efectos secundarios de las gotas para el glaucoma?
La mayoría de las personas no tiene problemas con los medicamentos orales o las gotas para el glaucoma. Pero existe una pequeña probabilidad de que desarrolle:
- Escozor, picazón, ardor y enrojecimiento en el ojo
- Visión borrosa
- Cambios en el color del ojo o la piel alrededor del ojo
- Dolores de cabeza
- Resequedad en la boca
- Cambios en su nivel de energía, de los latidos del corazón o en su respiración
Los efectos secundarios específicos dependen del medicamento que esté aplicando y/o tomando. Si nota algún efecto secundario, consulte con su oftalmólogo. Es posible que le sugiera aplicar un colirio distinto o tomar una dosis (cantidad) diferente.
¿Por cuánto tiempo necesitaré usar las gotas para los ojos para el tratamiento del glaucoma?
Mientras el medicamento se muestre efectivo, su médico muy probablemente le solicitará que lo siga usando todos los días.
Si las gotas para los ojos no reducen suficientemente la presión en el ojo, su médico podría además recomendarle tomar medicamentos en forma de pastillas, pero esto es poco común.
Su médico podría además sugerirle otras opciones de tratamiento, como cirugía o un tratamiento con láser.
Algunas personas con glaucoma dejan de usar sus gotas para los ojos después de un tiempo. Pueden olvidarse, perder el hábito o pensar que el medicamento no está ayudando.
Sin embargo, recuerde que las gotas para los ojos para el tratamiento del glaucoma no lo harán sentir diferente ni mejorarán su visión. Las gotas impiden que su visión empeore. Si no las usa siguiendo las instrucciones, podría perder su visión.
Glaucoma de Ángulo Cerrado
Escrito por José Antonio Paczka
Revisado por Luz América Giorgi
El glaucoma, o tal vez deberíamos referirnos de forma más adecuada, como los glaucomas, representan la causa número uno de ceguera irreversible en el mundo.
Antes de abordar el glaucoma de ángulo cerrado es importante decir que el glaucoma se refiere a una enfermedad del nervio óptico (que es el pequeño cable que lleva la información visual del ojo hacia la parte del cerebro que procesa la visión), en el que se producen cambios en su estructura que pueden ser notados por un médico especialista en oftalmología durante una revisión de rutina y que se confirman (y se reconoce el grado de afectación) a través de diversos estudios de gabinete (entre los que está la perimetría o campimetría, que es el estudio que muestra como se ve alterada la visión periférica como consecuencia de la enfermedad).
Los cambios del nervio óptico y del campo visual, tal como ocurren en el glaucoma, pueden observarse de forma animada en el lado derecho del clip (figura 1). Esta enfermedad tiene como factor de riesgo más importante la hipertensión ocular (tener la presión intraocular o PIO, elevada). El aumento de la PIO suele ocurrir en los glaucoma de ángulo abierto por una degradación del sistema de drenaje del ojo (conocido como malla trabecular o trabéculo) que se ubica en el ángulo irido-corneal (que es la región del interior del ojo donde se unen la córnea y el iris); pero cuando se trata del glaucoma de ángulo cerrado, el mecanismo de la hipertensión ocular ocurre por un bloqueo mecánico del iris debido, la mayor parte de las veces, a que la anatomía de esa parte del ojo tiene un proceso de estrechamiento (como se ve en la parte izquierda de la figura 1), haciendo que el iris se acerque tanto a la zona de drenaje ya descrita que bloquea el paso del humor acuoso (líquido transparente que nutre los tejidos del interior del ojo y cuyo balance de entrada y salid define la magnitud de la PIO) predisponiendo al desarrollo de hipertensión ocular y con el tiempo suficiente puede instalarse el daño propiamente dicho de glaucoma.
El antecedente familiar de glaucoma es otro factor de riesgo predisponente de la mayor importancia, motivo por el que de conocerse como presente dicho historial, deberá buscarse la opinión de un especialista para descartar la presencia o predisposición a la enfermedad.
El glaucoma de ángulo cerrado conforma aproximadamente una tercera parte de todos los tipos de glaucoma. Las personas que se ven afectadas con el glaucoma de ángulo cerrado (del que, por cierto, existen algunos subtipos de este padecimiento, como lo veremos más adelante) suelen identificar tardíamente la presencia de la enfermedad debido a su naturaleza silenciosa y asintomática, con excepción de la variante aguda del glaucoma de ángulo cerrado.
De forma similar al glaucoma de ángulo abierto y de la mayoría de los tipos de glaucoma, en los que la disminución lentamente progresiva de la visión periférica es difícil de apreciar, también ocurre en el de ángulo cerrado.
De manera muy infrecuente una persona con ángulo estrecho o cerrado puede desarrollar un ataque agudo de glaucoma, esta situación realmente puede considerarse como una crisis (que suele ser de un ojo, y rara vez de ambos en forma simultánea), en la que la presión intraocular (PIO) sube drásticamente a niveles que pueden ser de dos a cuatro veces por arriba del promedio. Cuando se instala el ataque agudo de glaucoma suele desarrollarse un intenso dolor de cabeza, siendo el ojo afectado el origen de una incomodidad muy intensa que puede, irradiarse hacia la cabeza, e inclusive hacia el oído o la quijada;
también puede asociarse sudoración fría y náuseas (que pueden hacer llegar al vómito). La visión del ojo afectado suele afectarse desde apenas levemente hasta niveles extremos de disminución de la visión, pudiendo generarse una percepción de halos de colores (como los del arcoíris) alrededor de las fuentes de luz (como los faros de los autos, los focos o casi cualquier objeto luminoso). Esta es una situación que debe considerarse como una emergencia y es importante que se acuda a un servicio de urgencias y se contacte al especialista en oftalmología a la brevedad, para iniciar un tratamiento específico del problema en evolución.
Para el resto de los subtipos de glaucoma de ángulo cerrado, e inclusive para quienes son portadores solamente de una evidente predisposición al cierre del ángulo existe como tratamiento inicial un procedimiento que usa la energía láser conocido como iridotomía. De hecho, una vez que se ha dado el tratamiento antiinflamatorio, analgésico y el dirigido a bajar la PIO en alguien con ataque agudo de glaucoma, la iridotomía (ver figura animada 2) con láser también debe realizarse.
Aunque existen otros tratamientos de intervención, como la iridoplastía (que también usa a la energía láser), la iridectomía (que es una versión quirúrgica de la iridotomía, pero que requiere la entrada al quirófano; o inclusive, el retiro quirúrgico del cristalino con reemplazo con un lente intraocular (a la manera como se haría en una cirugía de catarata tipo facoemulsificación).
A pesar de que existen también soluciones quirúrgicas definitivas para el control de la presión intraocular (como la trabeculectomía, como puede verse en la figura 3), la cirugía no es el tipo de tratamiento más común, y una vez realizando el tratamiento con láser (iridotomías periféricas), la mayor parte de las veces se requiere el uso adicional de uno o más medicamentos que reducen la PIO (conocidos como antiglaucomatosos o hipotensores oculares y que casi siempre se usan como gotas o colirios de aplicación ocular).
La responsabilidad del (la) oftalmólogo(a) es vigilar que la enfermedad no avance a lo largo del tiempo, buscando el control de la PIO (presión intraocular) en diversos momentos del día y la noche, así como de que permanezcan estables los resultados de los estudios de gabinete ya mencionados.
Es difícil saber si alguien tiene glaucoma sin hacerse revisar por un(a) especialista, por lo que, si te conoces con algunos de los factores de riesgo o síntomas mencionados antes, no dudes un momento en hacerte revisar en el corto plazo. En caso de que no sea así, visita periódicamente al (la) oftalmólogo(a), con una frecuencia de cada 2-3 años en la edad infantil y la juventud (hasta los 40 años), cada dos años entre los 40 y 60 años, y cada año, después de los 60 años de edad.
En Global Glaucoma Institute occidente hemos reunido la experiencia con más de 20,000 pacientes detectados y tratados exitosamente, y además contamos con la tecnología más avanzada y con la mejor disposición para atender personas con todo tipo de glaucomas, en diferentes etapas de evolución.
¡¡¡Cuidamos tus ojos, cuidamos de ti!!!
¿Se puede operar el Glaucoma?
Escrito por Ana María Ponce
Revisado por José Antonio Paczka
El glaucoma es una enfermedad relevante debido a que es la primera causa de ceguera irreversible en el mundo; sin embargo, es una condición que sí puede controlarse, por lo que su identificación oportuna permite comenzar con un tratamiento que permite conservar una visión útil a lo largo de la vida.
Esta enfermedad afecta a los nervios ópticos (que son los delgados cables que llevan la visión de los globos oculares al cerebro) debido a un aumento de la presión interior de los ojos (conocida como presión intraocular) que va desgastando de forma lenta la “fibra óptica” de esos nervios ópticos, causando un desgaste tan lento de la visión (en especial, de la visión periférica o lateral) que no es notada por la mayoría de las personas que padecen el glaucoma. Justo porque dicho desgaste es de desarrollo muy lento, la mayor parte de las veces, el diagnóstico puede ocurrir muchos años después de haber iniciado el padecimiento.
El tratamiento para el glaucoma consiste en reducir la presión intraocular (PIO) a niveles de seguridad (conocida como la PIO meta), que son establecidos por la persona especializada en oftalmología que trata a quien tiene el glaucoma. Cuando se logra dicha PIO meta a lo largo del día y de la noche, las probabilidades de tener en control la enfermedad son muy altas. Aunque la mayoría de los pacientes con glaucoma reciben tratamiento médico a través de gotas oftálmicas o colirios, algunas pueden requerir de cirugía (ya sea usando energía láser o bien a través de cirugía con incisiones).
El desarrollo de alergia o intolerancia a los medicamentos, la imposibilidad de lograr la PIO meta a pesar del uso del máximo esquema de medicamentos antiglaucomatosos o de que la enfermedad siga empeorando a pesar de lograr la PIO meta, son motivos para realizar cirugía para glaucoma.
La cirugía de glaucoma no cura la enfermedad, pero aumenta las probabilidades de controlar la presión intraocular (PIO) y estabilizar el empeoramiento del padecimiento en el largo plazo, además de que puede reducir el número de medicamentos en uso o aún evitar que se sigan usando.
A continuación, se describen algunas de las opciones de tratamiento de glaucoma con cirugía más comunes:
Procedimientos con láser
Trabeculoplastía selectiva láser
Este procedimiento indoloro es conocido simplemente como SLT, por sus siglas en inglés. Habitualmente, se realiza en el consultorio y tiene una duración de unos pocos minutos, pudiendo llevarse a cabo en ambos ojos en el mismo momento debido a su muy alto nivel de seguridad. En este procedimiento, una energía láser de baja intensidad actúa sobre las células encargadas de sacar el líquido interno (conocido como humor acuoso) que se acumula de más en el ojo, siendo el resultado una disminución de la PIO. Una parte importante de los casos de glaucoma de ángulo abierto pudieran llegar a beneficiarse de este tratamiento, inclusive como opción inicial, en lugar de gotas oftálmicas.
Iridotomías periféricas
La energía láser en este tipo de procedimiento se usa especialmente para tratar los glaucomas de ángulo cerrado, haciendo que con la energía que libera el instrumento se haga un muy pequeño orificio en el iris (que es la estructura que le da el color al ojo) y así ampliar el compartimento del ojo llamado cámara anterior. Al hacer más amplia dicha cámara se reduce de forma importante la posibilidad de que se desarrolle una crisis de hipertensión ocular o un ataque agudo de glaucoma.
A veces puede reducir la PIO de manera importante. También puede realizarse como un tratamiento de urgencia en aquellas personas que están cursando con un ataque agudo y la PIO elevada está generando una pérdida visual rápidamente progresiva.
Las iridotomías periféricas con láser se llevan a cabo fuera del quirófano, en una sesión que dura pocos minutos, y aunque puede causar una incomodidad notoria, esta suele ser muy transitoria y totalmente tolerable. El nivel de seguridad de este tratamiento con láser es muy adecuado.
Ciclofotocoagualción micropulsada
Es una cirugía que usa energía láser, la cual se aplica a través de una sonda desde el exterior del ojo, pero haciendo contacto con una zona a unos pocos milímetros de la región transparente conocida como córnea. La energía usada tiene efecto sobre el cuerpo ciliar, tejido que se encarga de la producción de humor acuoso, por ello, como el grifo de un lavabo, se reduce la cantidad de líquido que entra al ojo y disminuye la PIO. Requiere de un grado de sedación (anestesia administrada por vía intravenosa que lleva a la persona a un sueño profundo, sin que se llegue a requerir de anestesia general). La recuperación después de este tratamiento suele ser de unos pocos días.
Cirugía Incisional
Trabeculectomía
Es la cirugía de elección cuando se requiere cirugía para tratar el glaucoma. Es un procedimiento que se realiza en quirófano, de forma ambulatoria (corta estancia, no requiriendo de hospitalización) y consiste en crear una comunicación desde el interior del ojo hacia el espacio debajo de la conjuntiva, con el objetivo de liberar la PIO, por el líquido interno (humor acuoso), que no puede drenar por sus vías naturales. Se requiere de la colocación de unas finas suturas externas que se retiran algunas semanas después de realizado el procedimiento. Es necesario usar gotas para reducir la inflamación y prevenir una infección por algunas semanas y el reposo debe guardarse por al menos una semana.
Dispositivos de drenaje
Implantación de válvula de Ahmed
Existen una variedad de dispositivos para este tipo de cirugías del glaucoma (Ahmed, Baerveldt, Molteno, entre otros), pero la válvula de Ahmed es uno de los más socorridos por su eficacia y seguridad. Este tipo de cirugía puede usarse como una alternativa a la trabeculectomía o cuando una trabeculectomía ha fallado por cualquier razón. También reduce la PIO al colocar un muy delgado tubo dentro del ojo que está unido a un pequeño sistema que permite que salga líquido del ojo al espacio debajo de la conjuntiva. Se trata de un procedimiento ambulatorio para el que se usa sedación durante la operación. Requiere de aproximadamente una semana de reposo y la aplicación de gotas después del procedimiento por al menos uno a dos meses.
Cirugía mínimamente invasiva en glaucoma
Este es un grupo de más de una decena de diferentes cirugías, que en conjunto se les conoce como MIGS, por sus siglas en inglés. En la actualidad se cuenta con novedosos dispositivos que hacen de la cirugía un evento de corta duración, con eficacia diversa para reducir la PIO (según cada procedimiento) y son una alternativa que se investiga que en algunos casos pudiera sustituir a la trabeculectomía o a los sistemas derivadores de acuoso. Algunos se encuentran en fase de investigación y otros no están aún disponibles en Latinoamérica, pero los que si se realizan en nuestra región son el GATT (trabeculotomía transluminal asistida por gonioscopía, por sus siglas en inglés), la canaloplastía, así como la trabectomía con Trabectome ® o cuchillete Dual de Kahook ® .
Aunque la cirugía no lleva a la cura del glaucoma, puede ser una alternativa eficaz, segura y con menos inconvenientes que un tratamiento con gotas oftálmicas de largo plazo. Seguramente, tendremos cirugías con mejores resultados en los años por venir, entre tanto, el diagnóstico temprano de la enfermedad, a través de la visita periódica al (la) oftalmólogo(a), en especial si existen factores de riesgo, a que causan un efecto negativo sobre la calidad de vida de la persona.
Prevención del glaucoma: el rol de los antioxidantes
El glaucoma es la principal enfermedad a nivel mundial que puede causar ceguera de manera irreversible. Actualmente, se conoce que afecta aproximadamente a 80 millones de personas en todo el mundo, y se estima que para el año 2040, esta cifra aumentará a más de 110 millones.
El glaucoma es una enfermedad crónica, neurodegenerativa y progresiva, en la que se afectan las células que componen al nervio óptico, el cual es una estructura semejante a un cable muy delgado que lleva la visión desde nuestro ojo hasta la parte posterior del cerebro. Usualmente, el comportamiento de la enfermedad es de forma insidiosa y las personas que la padecen, pueden no experimentar síntomas durante un periodo prolongado de tiempo, en el cual, la enfermedad suele pasar desapercibida. Los cambios que se producen durante su curso conducen a la pérdida irreversible de la visión, lo que a menudo impide que los pacientes realicen actividades profesionales y pueden alterar significativamente su vida cotidiana.
En la actualidad, el factor de riesgo más significativo para el desarrollo y la progresión del glaucoma es la presión intraocular (PIO) por lo que, la reducción de la PIO es actualmente el pilar del tratamiento del glaucoma. Aunque esto generalmente se logra con medicamentos, terapia con láser y/o cirugía, recientemente ha surgido un gran interés en diferentes enfoques terapéuticos dirigidos a mecanismos que no son dependientes de la presión intraocular, principalmente cambios dietéticos no farmacológicos y de estilo de vida saludable que los pacientes pueden realizar para ayudar al control de la enfermedad o reducir la velocidad con la que esta avanza.
Múltiples estudios han sugerido que la nutrición podría tener un efecto sobre la presión intraocular y el glaucoma, mediado por el estrés oxidativo. Se ha descubierto que algunos de los mecanismos por los que se desarrolla el daño a las células del nervio óptico tienen que ver con inflamación y el estrés oxidativo, este último ocurre cuando se forman más especies derivadas del oxígeno de lo que la capacidad antioxidante de una célula puede soportar, lo que provoca lesiones y eventualmente la muerte celular. Por lo anterior, diversos investigadores se han propuesto encontrar información científica que respalde el consumo de sustancias naturales, principalmente aquellas que funcionan como antioxidantes.

Se ha demostrado que el consumo de frutas y verduras ricas en vitamina A, vitamina C y carotenoides, los cuales se encuentran en la col rizada, zanahorias y vegetales de hoja verde como las espinacas, puede estar relacionado con la disminución del riesgo de glaucoma, así como aquellos alimentos con altos niveles de flavonoides, los cuales actúan como antioxidantes y se pueden encontrar en varias plantas y alimentos, como bayas, frutas cítricas, vino tinto, té y chocolate amargo, pueden contribuir a la reducción de la PIO. Otros nutrientes cruciales son los ácidos grasos (omega 3 y omega 6) los cuales se encuentran principalmente en pescados y otros mariscos, así como en nueces y semillas, y se conoce que estos poseen efectos antiinflamatorios lo cual puede tener un efecto positivo en la enfermedad.

Por todo lo anterior descrito, se ha concluido que personas con alto riesgo, en particular aquellas con familiares con glaucoma o aquellos que se conozcan ya con el diagnóstico de la enfermedad, se benefician de mantener una dieta saludable con un alto consumo de frutas y verduras y la ingesta diaria recomendada de antioxidantes y micronutrientes.
- Jabbehdari S, et al. Effect of dietary modification and antioxidant supplementation on intraocular pressure and open-angle glaucoma. European Journal of Ophthalmology EJO 2020;1-18
- Owaifeer A, et al. The Role of Diet in Glaucoma: A Review of the Current Evidence. Ophthalmol Ther 2018;7:19-31
- Perez C, et al. Relationship of lifestyle, exercise, and nutrition with glaucoma. Curr Opin Ophthalmol 2019;30:82-88
- Mlynarczyk M, et al. Diet, Oxidative Stress, and Blood Serum Nutrients in Various Types of Glaucoma: A Systematic Review. Nutrients 2022;14:1421
¿Puede Curarse el Glaucoma?
Por Dr. José Antonio Paczka
El glaucoma es una condición muy importante por varias razones. En primer lugar, se trata de la causa más común de ceguera irreversible en el mundo; también se conoce como la segunda causa global de ceguera, después de la catarata (aunque ésta, es una condición curable).
En segundo término, la razón por la que el glaucoma es una causa tan importante de discapacidad visual, no necesariamente se debe a la ausencia de tratamiento para controlar la enfermedad, sino que, al ser un padecimiento casi siempre silencioso, la mayor parte de las personas afectadas (de hecho, aproximadamente 5 a 7 de cada 10) desconocen que son portadoras de glaucoma.
Otra razón que hace al glaucoma una condición importante, es el hecho de que el tratamiento actual que puede controlar el empeoramiento de la enfermedad, y que lo hace a través de la disminución de la presión intraocular, debe mantenerse a todo lo largo de la vida, disponiéndose para ello de una multitud de métodos (se usan medicamentos en forma de gotas o colirios, intervenciones con energía láser y procedimientos quirúrgicos). De lograrse un adecuado control de la presión intraocular en el largo plazo, manteniendo un estilo de vida saludable y tratando cualquier otro padecimiento ocular y sistémico, aumentan ampliamente las oportunidades de que la visión de una persona con glaucoma permanezca estable en el largo plazo. Este importante objetivo de estabilidad visual requiere de un seguimiento especializado estrecho (varias visitas al año) y con el uso de tecnología contemporánea que permite detectar cambios tempranos que apoyan la toma de decisiones en el tratamiento.

A pesar de los avances tecnológicos que permiten disponer de métodos para diagnosticar más tempranamente el glaucoma, así como medios de tratamiento de control más eficientes y seguros, al día de hoy, esta enfermedad se sigue considerando incurable. Afortunadamente, empiezan a surgir evidencias científicas esperanzadoras, acerca de las posibilidades futuras de la cura del glaucoma. Un grupo de investigadores de University of Southern California, llevaron a cabo una revisión de la literatura científica con respecto a las estrategias que pudieran lograr este importante objetivo. Diversos grupos de investigación alrededor del mundo han aportado algunas piezas de avance científico con respecto a cómo regenerar el nervio óptico (que es la estructura afectada en el glaucoma), empleando las neuronas (conocidas como células ganglionares) que pudieran desarrollar nuevas conexiones para reparar la vía visual dañada durante el proceso de la enfermedad. La integración de células que pudieran ser trasplantadas para posteriormente, dirigir sus conexiones a los sitios apropiados, y así restablecer la visión pérdida es un proceso muy complejo (parecido al de reparar la médula espinal cuando está se ha seccionado después de una fractura de cuello, por ejemplo), pero varios de los fragmentos de conocimiento científicos han empezado a emerger.
Se ha establecido que la integración de diversos descubrimientos y desarrollos en el campo de la neuro-regeneración podría rendir frutos relacionados a la potencial cura del glaucoma, en menos de una década. El trabajo científico, como se concibe en la actualidad, permite colaboraciones más ágiles que pueden trasladar el desarrollo científico de los laboratorios a la aplicación clínica que beneficie a las personas de forma más ágil y eficiente. Esperemos con los ojos bien abiertos.

Glaucoma: ¿cómo enfrentar la enfermedad a través de la alimentación?
El glaucoma es una de las enfermedades oculares más graves que existen. Es, de hecho, la primera causa de ceguera irreversible en el mundo.
Aunque la progresión de la enfermedad suele ser paulatina, existen determinados factores que pueden acelerar su desarrollo o por el contrario, enlentecerla. Entre ellos está la manera en la que nos alimentamos.
Sabemos que ciertas moléculas presentes en los alimentos hacen más lenta la degradación de los tejidos oculares. ¿Cómo enfrentar el glaucoma? ¿Qué hábitos simples y efectivos pueden preservar tu visión en el largo plazo?
Nutrición: formas sencillas de enfrentar el glaucoma
El glaucoma afecta de forma permanente al nervio óptico, provocando una reducción progresiva de la visión.
Es posible retrasar la aparición de cataratas, glaucoma o degeneración macular relacionada a la edad (DMRE) gracias a una buena y equilibrada alimentación . Si este factor por sí solo no permite superar las deficiencias visuales, algunas investigaciones muestran un efecto claramente positivo de ciertos nutrientes sobre la visión:
- Vitaminas: las personas deficientes en estos elementos son más propensas a la DMRE.
La vitamina A es particularmente esencial para la visión y se encuentra, por ejemplo, en productos lácteos y huevos.
También la encontramos en las leches vegetales (leche de soja, avena, arroz, avellana, cebada, almendras), quesos vegetales y cremas vegetales (crema de coco, espelta, o incluso tofu sedoso).
Las zanahorias y las verduras de colores también son beneficiosas, gracias a su concentración de betacaroteno.

- Omega-3: conocidos por sus beneficios sobre el sistema cardiovascular, también favorecen la visión. Se encuentran en los pescados azules (sardinas, caballas) y en los aceites de colza o nuez, siendo los preferidos en la cocina.

- La vitamina B3 o niacina se le ha reconocido como un elemento prometedor en la prevención y control del glaucoma (publicado en la revista científica Nutrients). Se conoce que estabiliza la función de las mitocondrias (elementos dentro de las células indispensables para su funcionamiento y cuya alteración da lugar a múltiples enfermedades, incluyendo el glaucoma). Esta vitamina se encuentra en el extracto de levadura, el pescado, el pollo, los tomates secos, la paprika y los cacahuates, entre otros alimentos.
- Alimentos antioxidantes: estos son esencialmente los de color verde, como las espinacas, el canónigo, el brócoli. Los cítricos (naranjas, clementinas, manzanas).
También son poderosos antioxidantes las almendras, arándanos, moras y otras bayas, de hecho son excelentes para la salud en general.

Beber té verde orgánico suelto o té negro diariamente reduciría el riesgo de desarrollar glaucoma (estudio científico publicado en British Journal of Ophthalmology).

- Favorecer la dieta cetogénica: Más grasas (aceites, aguacate, frutos secos, coco, pescado graso) y menos azúcar.
Un estudio, de la Universidad Médica del Noreste de Ohio, ha demostrado que las personas con diabetes se ven más afectadas que el resto de la población. Por lo tanto, se destacaría un vínculo entre el glaucoma y un desequilibrio metabólico. (El estudio de la Universidad Médica del Noreste de Ohio se publicó en el Journal of Neuroscience) .
Las recomendaciones para la visión preservada se unen así a las de la salud cardiovascular: comidas variadas que dan un lugar privilegiado a las plantas.
¿Qué alimentos evitar para limitar los riesgos de glaucoma?
Se recomienda desterrar alimentos muy ricos en omega-6 como el girasol, determinados cereales, carnes o embutidos.
Los ácidos grasos saturados deterioran la red de vasos sanguíneos necesarios para la irrigación de los tejidos oculares.
Se recomienda evitar o consumirlos de forma moderada:
- Azúcar
Consumido en exceso, puede provocar un desequilibrio del nivel de azúcar en la sangre, lo que da lugar a neuropatías o daños en los nervios, entre ellos el nervio óptico.
- Sal
El exceso de sal contribuye a la retención de líquidos, que se acumulan en los vasos sanguíneos causando un incremento de la tensión arterial, lo que puede incrementar el riesgo de padecer glaucoma.
- Alimentos ultraprocesados
Se recomienda evitar el exceso de harinas refinadas y de alimentos altamente procesados por su alto contenido en sodio, azúcares y grasas saturadas. Favorecen la retención de líquidos, el aumento del azúcar en sangre e incrementan la tensión arterial.
Para resistir la sobreabundancia de productos industriales, hay que recordar que deben ser solo placeres ocasionales. Apuesta todo por productos crudos, elaborados de manera responsable, para cocinar tú mismo.
- El café
El consumo excesivo de cafeína puede aumentar la producción de humor acuoso y afectar negativamente al sistema natural de drenaje del ojo. Además, incrementa la presión arterial, lo que puede provocar a su vez un aumento de la presión intraocular. (no se recomiendan más de 4 tazas).
Del mismo modo, el alcohol y el tabaco deben ser eliminados.
Por último, es mejor beber poco pero con mucha regularidad que tragar grandes cantidades de líquido de una sola vez, lo que también es probable que aumente la presión ocular.
En resumen, intentar preservar la vista a través de la alimentación permite que todo el organismo se fortalezca. Encontramos los fundamentos de la dieta mediterránea, conocida por prevenir enfermedades crónicas y promover la salud y la longevidad en general.
Si bien una dieta balanceada puede ayudar a prevenir enfermedades, una visita periódica con su oftalmólogo es recomendada, ya que como lo mencionados al inicio de este artículo, el glaucoma es una enfermedad silenciosa.
El Glaucoma en 25 Preguntas
En el marco del Mes Mundial del Glaucoma, donde el día 12 de marzo, la Organización Mundial de la Salud, nos recuerda la importancia de hablar de esta enfermedad ocular que afecta en México, a cerca de 1.5 millones de personas deseo compartir contigo estás preguntas que nos hacemos con frecuencia en torno al glaucoma, buscando así evitar sus efectos irreversibles.
El glaucoma es una enfermedad silenciosa que si no es tratada a tiempo puede causar ceguera. Una persona bien informada puede salvar su vista.
¿Qué es el glaucoma? ¿Cuáles son sus síntomas? ¿Tiene cura?
Los médicos responden a sus preguntas:
- ¿Cuáles son las formas y los síntomas del glaucoma?
Aparte de los casos sospechosos de glaucoma y glaucoma en niños, existen dos formas principales de glaucoma: glaucoma de ángulo abierto y glaucoma de ángulo cerrado. Estas dos formas no suelen ir acompañadas de síntomas. No hay dolor, no hay pérdida de visión (excepto en la etapa avanzada de la enfermedad) y el ojo se ve normal. Por lo tanto, el glaucoma no diagnosticado puede desarrollarse insidiosamente sin que el paciente lo sepa durante años, lo que lleva a la destrucción de las fibras nerviosas del nervio óptico y a la pérdida irreversible de la visión. Solo el ataque agudo de glaucoma de ángulo cerrado, que ocurre muy rápidamente, tiene síntomas. Es una urgencia oftalmológica, afortunadamente muy rara, que se acompaña de dolor intenso y pérdida de visión,
- ¿Es el glaucoma una enfermedad común?
El glaucoma afecta del 1% al 3% de la población del mundo occidental mayor de 40 años. Se estima que 1.5 millones de personas en México, están afectadas. Según la Organización Mundial de la Salud, el glaucoma es la segunda causa de ceguera en todo el mundo, después de las cataratas. La frecuencia de la enfermedad aumenta con la edad, pasando del 2% en mayores de 40 años, al 5% en mayores de 65 años y al 10% en mayores de 80 años.
- ¿Cómo saber si tengo glaucoma?
Al tratarse de una enfermedad asintomática, la revisión periódica de la vista por un oftalmólogo es altamente recomendable, especialmente a partir de los 40 años y en presencia de factores de riesgo. Se recomienda que las personas asintomáticas con bajo riesgo de glaucoma (que tienen antecedentes familiares, por ejemplo) se hagan un examen al menos cada tres años si tienen más de 40 años, al menos cada dos años si tienen más de 50 y cada año si son mayores de 65 años.
- ¿Cómo sabes si soy «un caso sospechoso de glaucoma»?
Como su nombre indica, un “caso sospechoso de glaucoma” es un paciente en el que se sospecha la presencia de glaucoma porque presenta uno o más factores de riesgo o signos que se asocian a glaucoma. Solo el médico puede determinar si una persona es “sospechosa de glaucoma”.
- ¿Qué causa el glaucoma?
No se conocen todos los genes y mecanismos responsables del glaucoma y, por lo tanto, es imposible asociar el glaucoma con una o más causas específicas. Sin embargo, la aparición de glaucoma se ve favorecida por la existencia de varios factores de riesgo, siendo el más común el aumento de la presión en el ojo.
- ¿El glaucoma es contagioso o hereditario?
El glaucoma no se debe a una infección, por lo que no hay riesgo de contagio. Sin embargo, varias personas de una misma familia pueden verse afectadas por una predisposición familiar.
- ¿Nos quedamos ciegos si tenemos glaucoma?
El glaucoma de cualquier tipo que no se trata puede conducir eventualmente a la ceguera. Las personas con glaucoma pueden perder la vista en unos pocos años si no son monitoreadas. Esta pérdida de visión puede ocurrir a los pocos días en caso de un ataque agudo de glaucoma de ángulo cerrado, que es una urgencia oftalmológica afortunadamente rara.
- ¿La presión intraocular (PIO) alta significa que tiene glaucoma?
No todos los casos de glaucoma se acompañan de presión intraocular (PIO) elevada. Algunas personas tienen una PIO alta durante muchos años sin
desarrollar glaucoma. Por el contrario, otras personas tienen PIO normal o baja y tienen glaucoma. Por tanto, la PIO no es el único factor implicado en el glaucoma.
- ¿El glaucoma puede deberse a un accidente o a una enfermedad?
Si. Existen glaucomas secundarios a trauma ocular. Ciertas enfermedades y sus tratamientos también pueden causar glaucoma. Estos son en su mayoría problemas inflamatorios articulares que causan aumentos en la presión intraocular.
- ¿El glaucoma se debe al uso intensivo de los ojos?
No. Ni la lectura prolongada, ni el trabajo de pantalla, ni la televisión, ni el uso intensivo de la visión en actividades de precisión pueden causar glaucoma.
- ¿La presión arterial alta puede causar glaucoma?
No. La presión arterial alta puede aumentar ligeramente la presión intraocular, pero no lo suficiente como para causar glaucoma.
- ¿Se puede prevenir el glaucoma?
El único tipo de glaucoma que se puede prevenir es el glaucoma de ángulo cerrado agudo; luego practicamos, como medida preventiva, una iridotomía (agujero microscópico en el iris). Para otros tipos de glaucoma, no existe un tratamiento preventivo.
- ¿Se puede curar el glaucoma?
No. Actualmente, el glaucoma no se puede curar. Incluso después de una iridotomía (cirugía con láser), es necesario un seguimiento regular con el oftalmólogo u optometrista, ya que el glaucoma de ángulo cerrado puede convertirse en glaucoma de ángulo abierto debido a la presión intraocular alta persistente. Además, el daño del nervio óptico causado por el glaucoma es irreversible. Sin embargo, cuando se detecta a tiempo, el glaucoma está bien controlado en la mayoría de los casos.
- ¿Se puede ralentizar la progresión de la enfermedad?
Si. Los tratamientos existentes son muy efectivos para retardar la progresión del glaucoma. Diversas cirugías permiten evacuar el humor acuoso del ojo para disminuir la presión intraocular. La trabeculectomía es la más común. También existen varios procedimientos con láser adecuados para diferentes tipos de glaucoma, incluida la iridotomía, que se usa para tratar el glaucoma de ángulo cerrado
- ¿Podemos dejar de ponernos las gotas si nos sentimos débiles y tenemos los ojos rojos?
A menos que se indique lo contrario, es peligroso dejar de aplicar las gotas durante un período de tiempo prolongado. Si se interrumpe el tratamiento, la presión intraocular (PIO) aumenta y la visión se deteriora gradualmente. El equipo tratante debe ser informado de cualquier efecto secundario. A menudo existen otras opciones médicas o quirúrgicas para reducir la PIO.
- ¿Con qué frecuencia se debe consultar a un oftalmólogo?
Un seguimiento con el oftalmólogo es fundamental cuando se tiene glaucoma. La frecuencia de consultas y tratamientos la determinará el oftalmólogo en función del tipo de glaucoma y su estadio.

- ¿Se pueden usar lentes de contacto?
El uso de lentes de contacto no está contraindicado en la mayoría de las personas con glaucoma, excepto después de ciertos procedimientos quirúrgicos en los que se recomienda dejar de usar lentes de contacto. Además, pueden ocurrir interacciones con ciertas gotas para los ojos. Por tanto, es necesario preguntar al oftalmólogo qué precauciones tomar en este caso.
- ¿Se puede volar o hacer deporte con glaucoma?
Sí, no hay peligro en volar u otro medio de transporte y se recomienda hacer deporte, ya que baja la presión intraocular. Sin embargo, especialmente en presencia de glaucoma avanzado, deben evitarse los deportes que requieren una fuerza excesiva (como el levantamiento de pesas) y los ejercicios asociados con una postura con la cabeza hacia abajo (como el yoga), ya que esto provoca un aumento de la presión en el ojo. Finalmente, la actividad física intensa está contraindicada en casos de glaucoma pigmentario.
- ¿El estrés, el sexo o las tareas visualmente intensas pueden empeorar el glaucoma?
No. El estrés, las relaciones sexuales y las tareas visuales no son factores de riesgo para el glaucoma, por lo que no tienen influencia sobre la enfermedad. Por lo tanto, las personas con glaucoma pueden llevar una vida completamente normal.
- ¿El glaucoma puede causar cataratas?
No, el glaucoma no provoca cataratas. Sin embargo, no es raro que una persona con glaucoma desarrolle cataratas, ya que estas dos enfermedades afectan principalmente a
personas de 40 años o más. La cirugía de cataratas suele ser segura para el glaucoma. Incluso tiende a mejorar ligeramente la presión intraocular.
- ¿Deberíamos dejar de fumar?
Aunque no se ha establecido sin lugar a dudas que fumar es un factor de riesgo para el glaucoma, algunos estudios recientes han demostrado una asociación entre el glaucoma y el tabaquismo. Por lo tanto, es mejor evitarlo.
Artículo de Annika Parance disponible en:
https://www.apediteur.com/sante/livre/281/25-questions
La vista en el mundo: cifras y datos que te sorprenderán!
Los números a veces hablan mucho más que las largas explicaciones. Por eso aquí encontrarás algunas estadísticas sobre la vista en el mundo. Un inventario (no exhaustivo) de qué es la discapacidad visual y cuánto nos queda por recorrer.
La visión del mundo en algunas cifras
Sabemos que somos aproximadamente 7.500 millones de personas en la tierra. Pero estaremos en torno a los 9.800 millones en 2050 y los 11.200 millones en 2100 según las proyecciones medias. Entre nosotros, una gran proporción de personas sufre de un trastorno de la visión. La más común es la miopía y su prevalencia irá en aumento. Pero, por supuesto, hay muchos otros trastornos en la población mundial.
Cifras sobre discapacidad visual en el mundo ¡Somos 2.500 millones que vemos mal y cuya vista no es tratada! => según la OMS (Organización Mundial de la Salud), estas personas no tratadas representan: – los casos más graves que actualmente serían 246 millones de personas – casos de ceguera que representarían aproximadamente 39 millones de individuos Para la OMS, los 120 millones de deficiencias visuales observadas (= 43%) se deben a la falta de corrección de un defecto visual.
Marcadas disparidades en la discapacidad visual global El 90% de los afectados viven en países de bajos ingresos (y donde el acceso a la prevención y la atención no siempre es fácil). Aún según la OMS, 19 millones de niños menores de 15 años están afectados => 12 millones de ellos están afectados por la falta de corrección del problema visual inicial. El 20 % de la población mundial está representada por personas mayores de 50 años: el 65 % de ellos tiene una discapacidad visual no tratada o mal tratada/corregida. Se estima que el 80% de las deficiencias visuales en todo el mundo podrían anticiparse o incluso corregirse.

Visión entre trabajadores y conductores
Como puedes imaginar, la mala vista afectará nuestras actividades diarias. Este será el caso de nuestro trabajo, pero también al conducir.
La vista en México
El 30% de la población mexicana tiene algún problema visual, sobre todo miopía y astigmatismo.
Hay alrededor de 700 mil personas con discapacidad ocular, como ceguera o debilidad que la adquirieron por enfermedad, accidente o de forma congénita.
Se calcula que entre 40 y 50% de los casos de ceguera en México se generan por cataratas, sobre todo senil, seguida de accidentes y enfermedades que desencadenan falta de visión como retinopatía diabética (20 a 30%), glaucoma (15 a 25%), desprendimiento de retina (6%), miopía degenerativa (5%) y malformaciones congénitas (4%), entre otras.
En países en desarrollo, la prevalencia de ceguera es de 26% en los de 85 años y más, 10% en el grupo de 75 a 84 años, 4.5% en el de 65 a 75 años y 2% en el de 0 a 20 años.
La catarata es la principal causa de ceguera en México, reversible con una cirugía.
16.5% de la población en México son personas con discapacidad, de las cuales el 44% tienen problemas visuales.
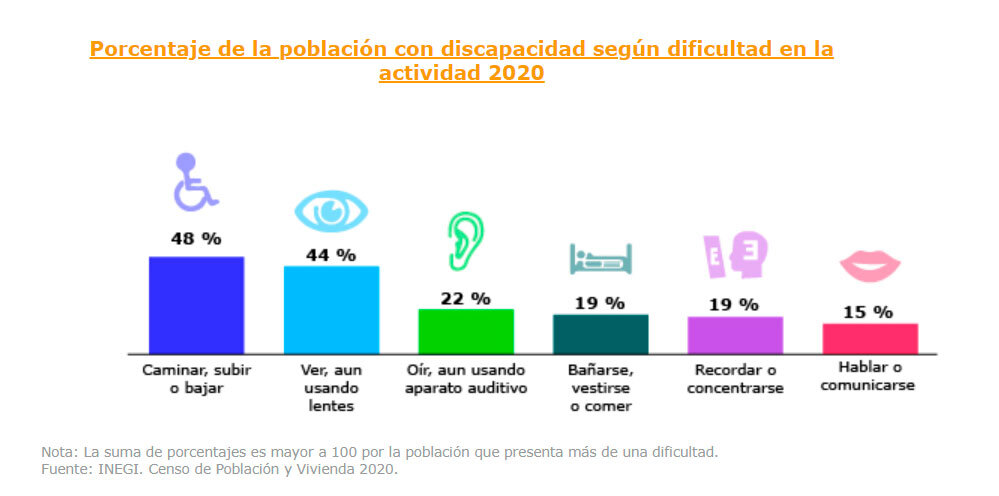
Todas estas estadísticas reflejan el margen de mejora que tenemos en términos de mejorar la vista en el mundo.
Examen ocular: ¡La revisión oftálmica regular puede salvar tu vista!
Una revisión periódica de los ojos es fundamental, sobre todo después de los 60 años.
El seguimiento oftalmológico regular es esencial para corregir la visión y detectar enfermedades de la vista relacionadas con la edad en una etapa temprana. La Terapia Visual que incluye ejercicios, también puede ser beneficiosa, independientemente de la edad.
Seguimiento oftalmológico para corregir la visión y detectar enfermedades de la visión
Una revisión periódica de los ojos permite:
- Corregir los trastornos de la visión que a veces son antiguos, pero que evolucionan lentamente a lo largo de la vida. Puede ser miopía, hipermetropía, astigmatismo o presbicia
- Detectar y tratar enfermedades comunes de los ojos en los ancianos (cataratas, DMAE – degeneración macular relacionada con la edad, glaucoma) o enfermedades de los párpados
- Detectar y tratar complicaciones oftalmológicas de enfermedades generales (diabetes, etc.) o vinculadas a la toma de determinados medicamentos
La corrección óptica está evolucionando
La corrección óptica necesaria para ver bien evoluciona con el tiempo. Debe consultar periódicamente a su oftalmólogo para comprobar qué tipo de lentes son adecuados y modificar la corrección óptica si es necesario.
Además de reducir la agudeza visual, los anteojos mal ajustados son responsables de la fatiga visual y los dolores de cabeza.
El riesgo de patologías y complicaciones aumenta con la edad.
Con la edad, aumenta el riesgo de desarrollar enfermedades oculares. Los lentes correctivos y las lentillas se utilizan para mejorar la vista en casos de miopía, hipermetropía, astigmatismo y presbicia. Pero no previenen la aparición de estas enfermedades oftalmológicas como cataratas, DMAE, glaucoma… Estas enfermedades pueden reducir la visión si no se tratan a tiempo.
Puede tener una enfermedad ocular sin haber notado ninguna dificultad particular para leer o ver problemas al mirar a lo lejos. Las enfermedades oculares más graves (glaucoma, DMAE, etc.) no provocan inicialmente ningún síntoma. Sin embargo, el oftalmólogo ya puede notar anomalías en la visión que demuestran que hay dolor en el ojo.
Ciertas patologías generales como la diabetes o la toma de determinados tratamientos medicinales requieren visitas periódicas a tu oftalmólogo. Se recomienda tener un seguimiento anual si tiene diabetes, con el fin de detectar la aparición de retinopatía diabética.
Algunos tratamientos pueden afectar su vista, incluso empeorar los ojos secos. Generalmente es benigno, pero se manifiesta como lagrimeo que se agrava en determinadas situaciones (aire frío, locales con aire acondicionado, contaminación, etc.) e interfiere en la visión. Los tratamientos locales (colirio humectante) mejoran el confort visual y previenen el desarrollo de lesiones corneales.
Seguimiento oftalmológico cada dos años al menos a partir de los 40 años
El desarrollo de los trastornos de la visión, ya sean relacionados con el envejecimiento natural o con patologías, a veces es muy lento. La gente se acostumbra a la pérdida de visión y realmente no se da cuenta de ello. Es por eso por lo que a menudo no sienten la necesidad de consultar.
Para detectar las distintas patologías oftalmológicas en una fase temprana, y tratarlas si es necesario, es fundamental una revisión periódica con un oftalmólogo. Se recomienda que visite al menos cada 2 años después de los 40 años.

Si se diagnostica una enfermedad de la vista, el oftalmólogo puede recetar tratamiento médico o cirugía para:
- Prevenir la progresión de estas enfermedades
- Limitar el deterioro de la visión y posiblemente mejorarlo
Por otro lado, cuando la vista comienza a declinar, las lesiones oculares a menudo ya son permanentes. Los tratamientos evitarán que empeoren y que la visión se deteriore aún más.
El objetivo de este seguimiento oftalmológico es:
- Reducir las complicaciones de estas enfermedades oculares
- Permitir que las personas mantengan la autonomía funcional para que puedan continuar viviendo en sus propios hogares, tanto como sea posible
Síntomas que deberían llevar a una consulta.
Los síntomas deben alertar y llevar a consultar a un oftalmólogo:
- Pérdida repentina de la visión en un ojo, incluso si es temporal o parcial
- Agudeza visual reducida
- Dificultades de lectura (periódico, compras, televisión, etc.)
- Distorsión de las líneas del periódico, crucigrama
- Aparición de una mancha negra u oscura frente a un ojo
- Visión doble
- Aparición de moscas voladoras en el campo visual o puntos de luz fijos
- Disminución del campo visual
- Un ojo adolorido
- Ojos llorosos
- Mayor malestar en la oscuridad
- Ojo rojo
También puede comunicarse con su médico si no puede comunicarse con un oftalmólogo. Te asesorará y orientará según el grado de urgencia que haya determinado.
También es necesario consultar en caso de traumatismo ocular, si hubo impacto directo en el ojo o no.
Las principales enfermedades de la visión relacionadas con el envejecimiento
Las cataratas, la DMAE y el glaucoma crónico son las principales enfermedades de la vista asociadas con el envejecimiento.
La catarata
Es una opacidad del cristalino del ojo, principalmente relacionada con el envejecimiento. Provoca una disminución de la agudeza visual que no se puede compensar con la corrección óptica y que se vuelve problemática en las actividades diarias.
Las personas con cataratas ya no pueden leer:
- El número del autobús que llega
- Subtítulos en televisión
- Señales mientras conduce
Otros signos deberían sugerir esta patología. Es principalmente el resplandor. Esto a veces es desagradable y francamente se vuelve incapacitante para conducir (el sol está demasiado bajo en el horizonte o los faros de los coches que vienen de delante). Por otro lado, las personas con cataratas necesitan más luz para leer y les causa molestia cuando hay poca luz o después del anochecer.
En la mayoría de los casos, un procedimiento quirúrgico muy corto, bajo anestesia general o local, puede tratar una catarata. Cada ojo se opera por separado. El procedimiento implica la extracción del cristalino turbio que se reemplaza por un implante llamado lente intraocular. A menudo se realiza como una cirugía ambulatoria.

DMAE (Degeneración Macular Relacionada con la edad)
La DMAE es una enfermedad crónica que aparece después de los 50 años. Su frecuencia aumenta con el envejecimiento. La DMAE afecta el área central de la retina llamada mácula. Esta región de la retina permite una visión y una lectura detalladas.
Estas diversas pérdidas localizadas de la mácula dan como resultado distorsiones de las imágenes (curvas rectas) y una disminución de la agudeza visual con pequeños puntos negros en el campo de visión. En la DMAE avanzada, estos puntos se juntan y el ojo afectado ya no puede ver en el centro. Por fortuna, mantiene una visión periférica que permite ver los movimientos.
La DMAE suele ser una afección bilateral. La persona afectada queda entonces discapacitada debido a que ya no tiene visión central en ambos lados. Por lo tanto, tiene dificultad para leer, cocinar y reconocer los rostros de las personas con la vista.
La detección temprana de DMAE es importante en más de un sentido. Existen tratamientos efectivos en algunas formas, incluidas las inyecciones intravítreas, que pueden retrasar o estabilizar la enfermedad y, a veces, incluso mejorar los síntomas.
El glaucoma crónico
El glaucoma crónico es una enfermedad caracterizada por la pérdida de células retinianas que se unirán para formar el nervio óptico. Esta pérdida de fibras ópticas conduce al desarrollo de déficits progresivos del campo visual.
El glaucoma no es una enfermedad específicamente relacionada con la edad. Esta patología a menudo comienza antes en la vida. Si es difícil dar una edad habitual de aparición, se debe considerar que suele aparecer entre los 40 y los 50 años (con un factor genético predisponente). Por otro lado, las alteraciones aumentan con el tiempo. Esta es la razón por la que las personas mayores son las más propensas a tener los déficits de visión más graves.
Es importante hacer un diagnóstico de glaucoma crónico lo antes posible. De hecho, existen tratamientos médicos en forma de gotas para los ojos. Ayudan a detener la progresión de la enfermedad y previenen la aparición de discapacidad visual.
La Terapia Visual es posible a cualquier edad.
Las personas mayores utilizan cada vez más las pantallas para el ocio o para mantenerse en contacto con sus seres queridos. Al igual que ocurre con las personas más jóvenes, estas actividades frente a la pantalla pueden provocar signos de fatiga visual.
Hay dos causas principales de esta fatiga visual:
- Lentes inadecuados que deben ser corregidos según lo prescrito por el oftalmólogo
- Convergencia insuficiente
La convergencia insuficiente resulta en dificultad para dirigir los ojos hacia adentro durante la visión de cerca. Un punto ya no se ve como un punto, sino como una mancha, porque las imágenes de dos ojos no se superponen completamente. Por tanto, las letras leídas ya no son tan claras, lo que dificulta la visión. Esta convergencia insuficiente varía a lo largo del día y aumenta con la fatiga.
Se puede consultar a un terapeuta visual para corregir los trastornos de la convergencia ocular. Es el paramédico especialista en reeducación, rehabilitación y exploración funcional de la visión.
La rehabilitación ortóptica o Terapia Visual es posible a cualquier edad.
La Terapia Visual es un programa completo de atención visual para desarrollar, restaurar, o potenciar la función y el desempeño visuales. Los procedimientos se conducen bajo la supervisión de un terapeuta visual y son individualizados, de acuerdo, a las necesidades de cada persona. Dependiendo de cada caso la terapia visual se prescribe para desarrollar o remediar habilidades y destrezas visuales fundamentales, mejorar la comodidad visual, así como facilitar y hacer más eficiente la visión; también potencia los procesos cognitivos de la información visual a nivel cerebral que se usan para dirigir y monitorizar diversas acciones.
Los expertos en terapia visual se dedican a diagnosticar y tratar defectos en los movimientos oculares y problemas con el funcionamiento conjunto de los ojos, lo que se denomina visión binocular.

No descuide la salud ocular de las personas mayores con trastornos cognitivos.
A menudo se pasa por alto la salud ocular de las personas mayores con deterioro cognitivo. Sin embargo, el manejo oftalmológico de estas personas es posible y beneficioso. De hecho, ciertos trastornos visuales pueden empeorar los trastornos cognitivos (alucinaciones, deterioro más rápido de los trastornos de la memoria, mayor riesgo de confusión, etc.).
Por otro lado, la visión reducida dificulta determinadas actividades: leer periódicos o ver televisión. Como resultado, la gente está menos interesada en las noticias y pierde marcas de tiempo (día de la semana, temporada…).
Finalmente, estas personas pueden confundir a sus visitantes o cuidadores ya que ya no perciben correctamente su rostro. Esto puede aumentar la ansiedad relacionada con su trastorno y la dificultad de manejo por parte de los cuidadores y profesionales de la salud.
Toma de posesión de Mesa Directiva de la Sociedad Mexicana de Oftamología
El pasado 11 de enero se llevó a cabo el cambio de la Mesa Directiva de la Sociedad Mexicana de Oftalmología, siendo nombrado como presidente el Dr. Jesús Jiménez Román.
Por su parte, el Dr. José Antonio Paczka y el Dr. Gustavo Velasco Gallegos formaran parte de la Comisión de Consejeros de esta Mesa Directiva 2022.
Durante la ceremonia el Dr. Jesús Jiménez señaló que se cuenta con un gran equipo inspirado en fortalecer a la Sociedad Mexicana de Oftalmología.
Tras haber nombrado a la nueva Mesa Directiva, el Dr. Hidalgo tomó la protesta de los nuevos miembros del Consejo Directivo de la Sociedad Mexicana de Oftalmología, los cuales juraron “proteger, hacer cumplir el estatuto y los reglamentos de la Sociedad Mexicana de Oftalmología a quien dignamente representaran”.
“VERITATIS LUX OCULO INSERVIENS”













